
バリウム検査は本当に必要か?胃カメラ検査がなぜ良いか

バリウム検査は本当に必要か?胃カメラ検査がなぜ良いか
バリウム検査か胃カメラか迷っていませんか? これは毎年の健康診断シーズンに多くの方が抱える悩みです。特に胃の検査を希望される方にとって、胃の検査方法の選択は重要な問題でしょう。この記事では、従来から行われているバリウム検査(胃部X線検査)と胃カメラ検査(胃内視鏡検査)の特徴やメリット・デメリットをわかりやすく比較し、どちらを選ぶべきかについて解説します。最終的には早期発見に有用な胃カメラ検査をおすすめし、その理由と当院での取り組みをご紹介します。
バリウム検査(胃部X線検査)は、胃の内部をX線で撮影する胃がん検診の方法です。正式には「上部消化管X線造影検査」と呼ばれ、発泡剤(胃を膨らませる薬)と白い造影剤であるバリウムを飲み、様々な角度から胃のレントゲン写真を撮影します。バリウムが胃の粘膜に付着して胃の形状や表面の凸凹を白黒の画像として写し出すため、胃全体の位置・形、大きな潰瘍やポリープなどの異常を把握しやすい検査です。検査台の上で体位を変える必要はありますが、検査自体に痛みや大きな苦痛はほとんどありません。所要時間も約5~10分程度と短く、比較的手軽に受けられるのも特徴です。
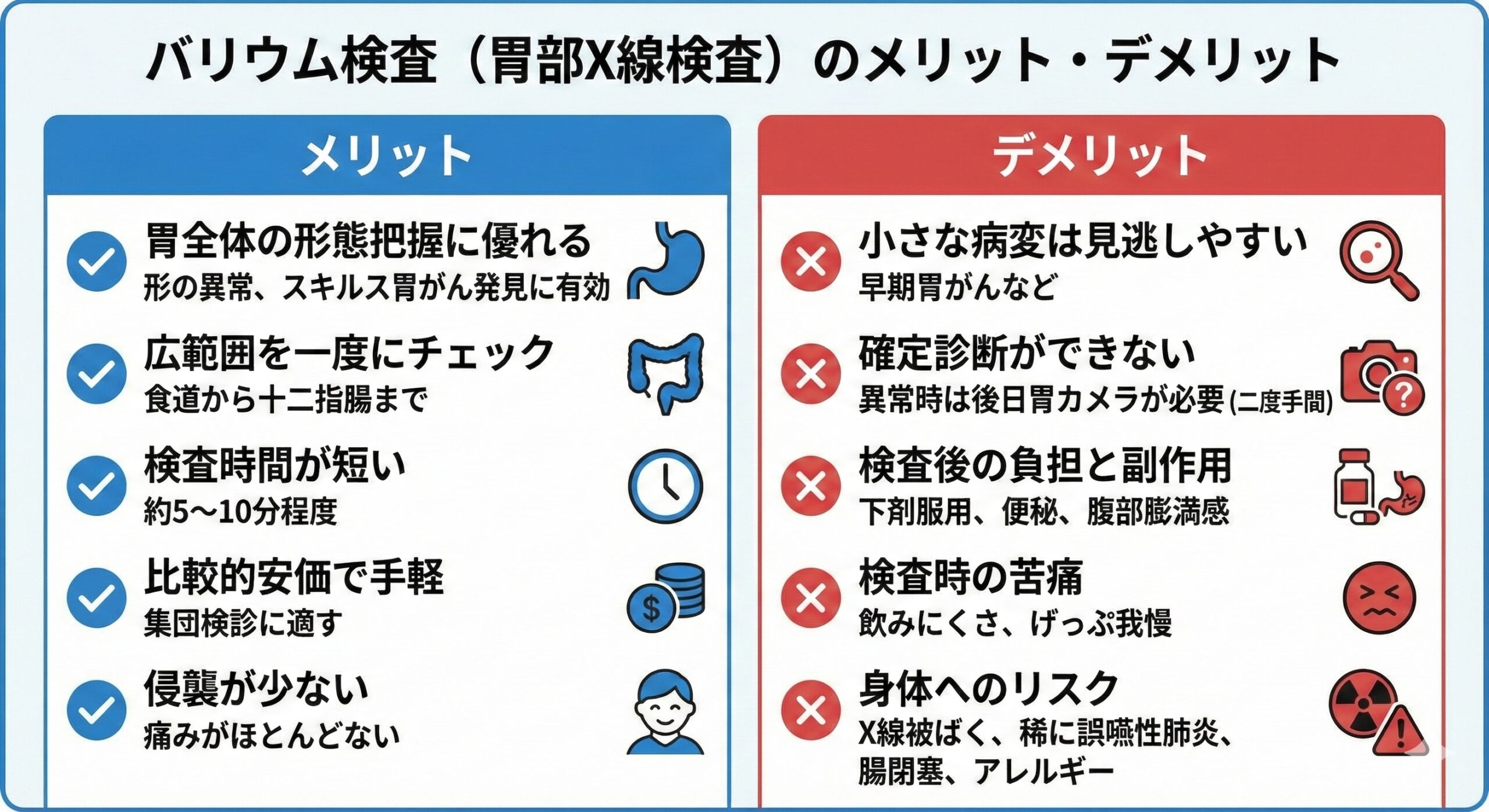
バリウム検査最大の利点は胃全体の形態把握に優れることです。例えば胃の変形・拡張・狭窄といった胃の「形の異常」を見つけるのが得意で、胃壁が硬く厚くなるスキルス胃がん(いわゆる硬癌)の発見にもつながります。食道から胃・十二指腸まで広く写し出せるため、消化管全体の大きな異常の有無を一度にチェック可能です。また、使用する機器がX線装置のみで比較的安価なため検査費用が抑えられ、短時間で一度に多数の受診者を検査できる点もメリットです。
実際にこれまで集団検診では、レントゲン技師でも施行でき効率の良いバリウム検査が広く用いられてきました。加えて侵襲が少なく、体の外から撮影するだけなので体内を器具で触れない安心感があります。飲んだバリウムは検査後に排出しますが、基本的に検査自体の痛みはなく、気軽に「まずは一通り胃のチェック」をしたい人に適した方法と言えるでしょう。
一方でバリウム検査には見逃しやすさと不便さもあります。画像が白黒の陰影像であるため、粘膜表面のわずかな隆起や平坦な病変、色の変化など小さな病変は発見しにくいのが大きな欠点です。
実際、早期の胃がんは小さな凸凹や周囲との色調差しか示さないことが多く、バリウム検査ではそれを認識できない場合があります。またバリウム検査ではあくまで「疑わしい影を見つける」ことしかできず、最終的な確定診断はできません。レントゲン画像で異常が指摘されれば結局は後日胃カメラ検査で精密検査を受ける必要があり、二度手間になるケースが少なくありません。
さらに検査後はバリウムを体外に出すため下剤の服用が必須で、人によっては便秘や腹部膨満感など不快な副作用が現れます。微量ながらX線被ばくも避けられず、稀にですがバリウムの誤嚥による肺炎や、腸内にバリウムが固まって腸閉塞を起こすリスクも報告されています。
またバリウム自体の味が飲みにくく、発泡剤による膨満感やげっぷを我慢する辛さから「もうバリウムは懲り懲りだ」と感じる方もいます。実際、検査中に誤ってげっぷをすると発泡剤を再度飲み直しになるため余計に時間がかかることもあります。ごく稀にはバリウムに対するアレルギー(アナフィラキシー)反応を起こす方もおり、命に関わる危険を伴う可能性もゼロではありません。
このようにバリウム検査の必要性については近年見直す声もあり、「バリウム検査は必ずしも受けなくてよい」という意見も出てきています。バリウム検査は法的に義務づけられた検査ではなく、会社の健診項目として含まれているだけなので、希望しなければ受診を断ることも可能です。過去にバリウム検査でつらい思いをした方や、副作用が心配な方は無理に受ける必要はないでしょう。バリウム検査は胃がん死亡率の低減効果が科学的に証明された検査ではありますが、現代ではその役割を終えつつあるとも言われています。
胃カメラ検査(上部消化管内視鏡検査)は、先端に小型カメラの付いた細いスコープを口または鼻から挿入し、食道・胃・十二指腸の内側を直接観察する検査です。
病変部を直接カメラで見るため粘膜の色調変化や微細な隆起・陥凹まで把握でき、初期の小さな胃がんや炎症も見逃しにくいのが大きな特徴です。例えば早期胃がんの発見率は胃カメラの方が高く、胃カメラ検査による胃がん死亡率の減少効果は約80%にも及ぶと報告されています。検査では喉(または鼻)に局所麻酔を施し、希望や状況に応じて鎮静剤(静脈麻酔)を使用することもあります。
鎮静下ではうとうと眠っている間に検査が終了し、苦痛をほとんど感じない「無痛胃カメラ」も可能です。胃カメラ単体の検査時間はだいたい10分程度ですが、鎮静剤を使った場合は前後の準備や麻酔からの回復に1時間ほど見ておく必要があります。検査当日は基本的に前日夜以降絶食(水や白湯のみ可)で臨みます。
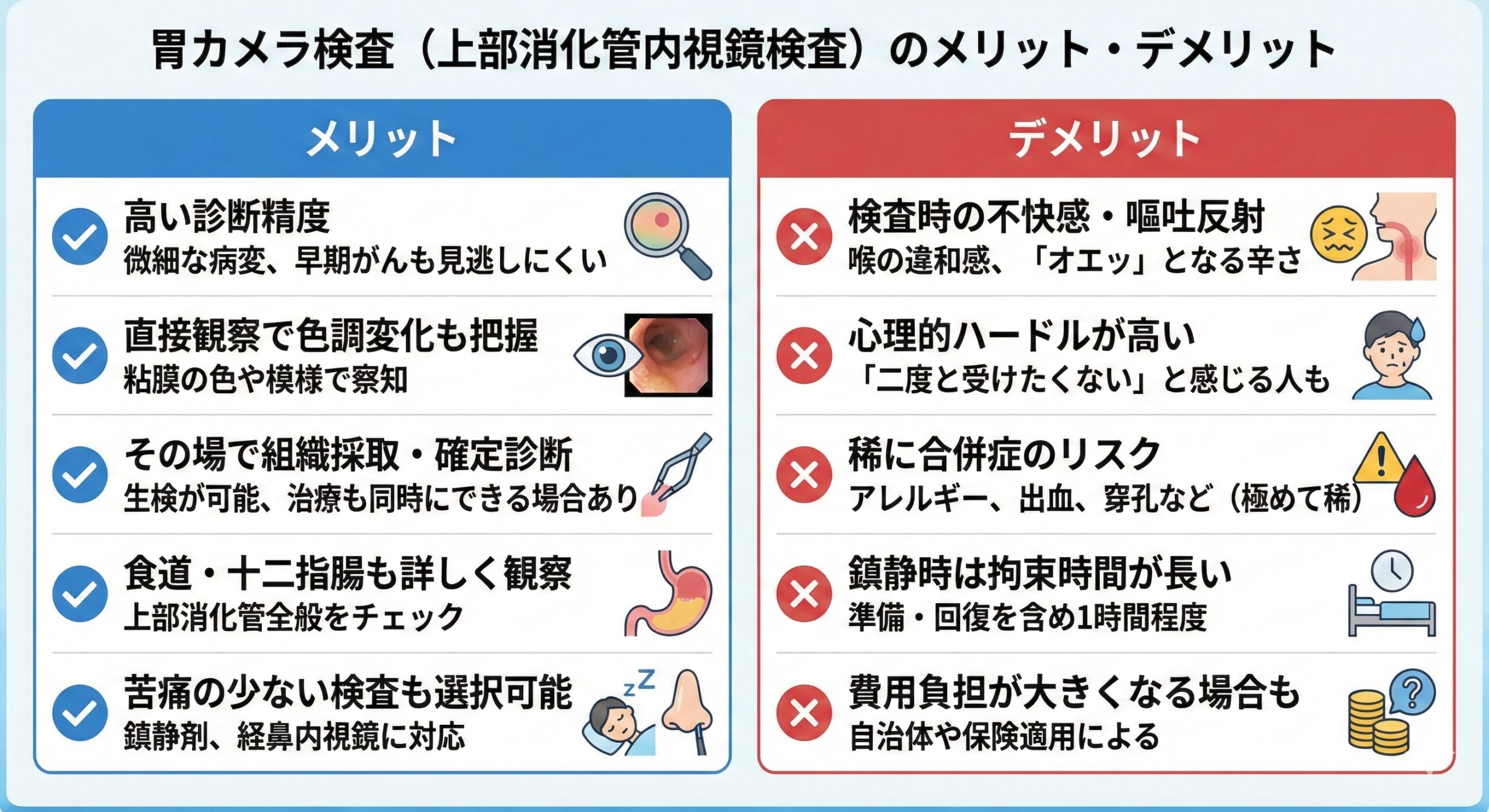
胃カメラ最大のメリットは、高い診断精度とその場での処置能力にあります。カメラで直接患部を観察できるため、わずかな粘膜の色の違いや平坦な病変も発見しやすく、早期の胃がんや食道がんを見逃しにくいのです。事実、バリウムでは平坦・微細な病変はほとんど映りませんが、内視鏡なら色調や模様の変化で察知できると専門学会も認めています。
また、内視鏡では食道も胃と同様に詳しく観察可能で、食道がんなど上部消化管全般のチェックにも有用です。さらに大きな利点として、内視鏡検査中に疑わしい病変があればその場で組織の一部を採取して生検(病理検査)に回し、がんかどうかを確定診断できることが挙げられます。ポリープや早期がんなら内視鏡的に切除・治療まで行える場合もあり、検査と治療を一度に済ませられることもあります。
つまり、胃カメラなら一回の検査で「発見から診断・一部治療まで」完結できる可能性があるのです。加えて、ピロリ菌感染の有無や粘膜の萎縮状態など、レントゲンでは分からない胃粘膜の状態評価も同時に行える点もメリットでしょう。近年は機器性能も向上し、NBIなど特殊光で微小な病変を強調表示する先進内視鏡も普及してきました。総じて、正確で包括的な胃の検査法として胃カメラは非常に優れています。
一方、胃カメラにも注意すべき点があります。最大の難点は検査時の不快感や心理的ハードルでしょう。スコープ挿入に伴う喉の違和感や「オエッ」という嘔吐反射は、多くの方が「バリウムよりつらい」と感じる部分です。場合によっては「二度と受けたくない」と思うほど辛い経験になることもあります。ただし感じ方には個人差があり、「全く平気だった」という方もいます。
当院では「苦しくない内視鏡」の工夫を行っており、苦痛軽減のため、鎮静剤を使用して半分眠ったような状態で受けられるます。また、経鼻内視鏡(鼻から入れる細径スコープ)を使用すれば舌の付け根に触れないため嘔吐反射が起きにくく格段に楽です。
もう一つのデメリットは合併症やリスクがゼロではない点です。
内視鏡検査では稀に喉の麻酔薬に対するアレルギーショックや、組織を採取した際の少量の出血、スコープ操作による消化管粘膜の傷つき・穿孔(ごく稀)が起こりえます。
しかしこれら重大合併症は極めて稀であり、内視鏡専門医の適切な手技と十分な注意でほとんど回避可能です。鎮静剤を使う場合も、投与量を患者さんの年齢や体調に合わせ慎重に調整しますので、安全に配慮されています。、ご高齢の方でも大半は問題なく胃カメラ検査を受けられます。
費用面では、自治体によっては検診料金を同額にして胃カメラを選択できるケースも増えています。例えば横浜市の胃がん検診では、バリウム検査と同じ自己負担2,500円で胃カメラを受けることが可能です。保険診療の場合は、症状があって医師が必要と認めれば胃カメラ検査も保険適用となるため、結果的にバリウム検査より経済的になる場合もあります。総合すると、多少の負担やリスクは伴うものの、得られるメリットが非常に大きい検査と言えるでしょう。
上記の特徴を踏まえ、バリウム検査と胃カメラ検査をいくつかの観点で比較した表をまとめました。それぞれの検査方法や所要時間、苦痛の程度、検出精度、検査後の対応、リスクなどが一目でわかるようになっています。検査選びの参考にしてください。
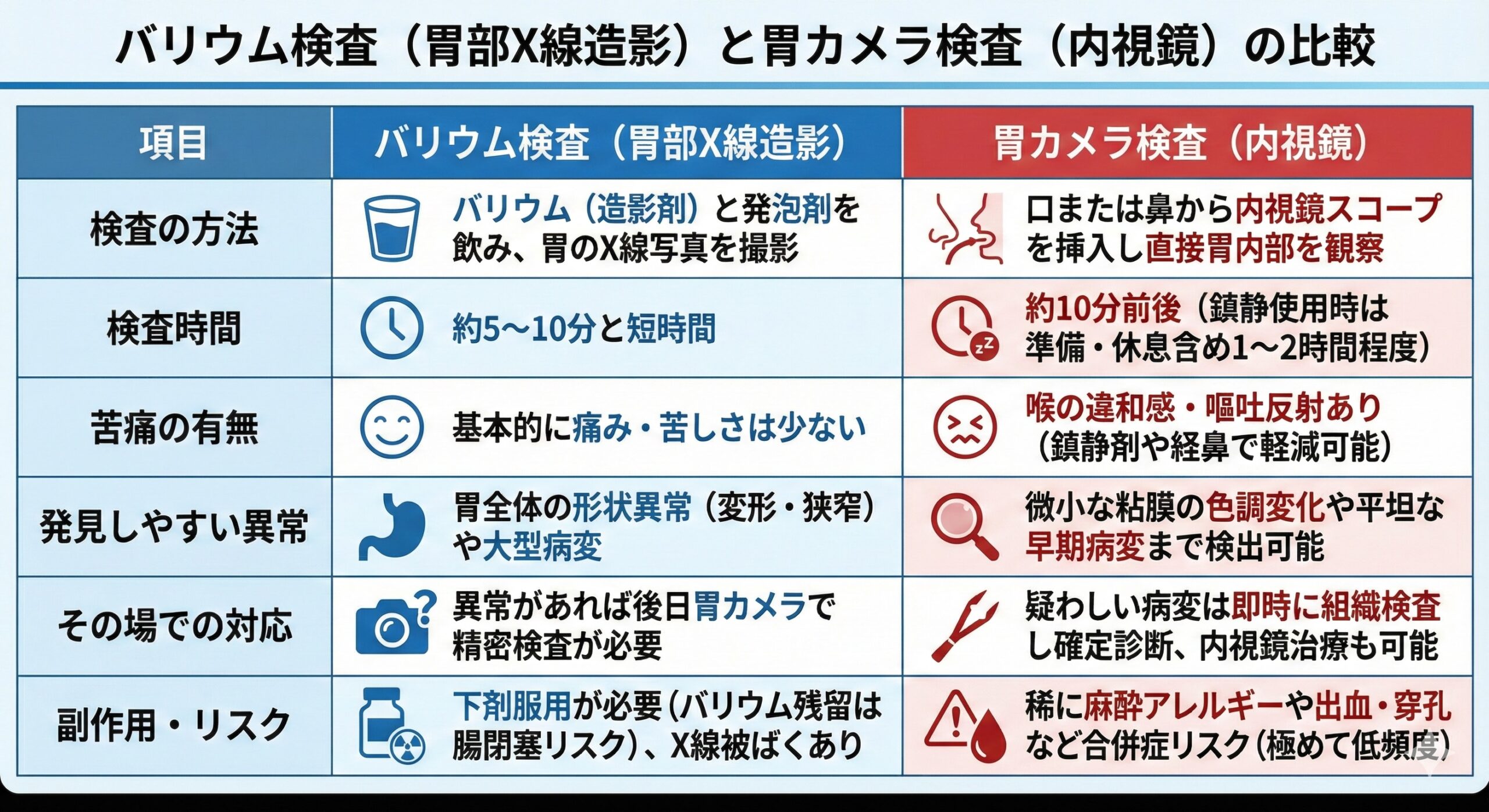
結論から言えば、早期発見を重視するなら 胃カメラ検査(内視鏡)を強くおすすめします。
バリウム検査は一度で多くの人を手軽に検査できる反面、精密検査が必要と判定された約20万人中、実際にがんが見つかったのは約2%弱というデータがあります。つまり多くの受診者が二度手間で内視鏡を受け、結局がんが見つからない非効率な結果に終わっているのが現状です。
こうした背景から「最初から胃カメラで検診した方がよいのでは」と考える専門家も少なくありません。事実、2016年に厚生労働省が指針を改定し、従来の胃透視検査(バリウム)に加えて胃内視鏡検査も胃がん検診の推奨方法に位置付けました。これを受けて全国の自治体や健診機関で胃カメラ検診を導入する動きが急速に広まっています。横浜市でも先述の通り50歳以上を対象に内視鏡検診が選択可能で、鎮静剤を使用した楽な胃カメラ検診が提供されています。
胃カメラ検査が早期発見に優れる理由は、やはり微細な異変を見逃さない高い解像度にあります。ほんの数ミリの早期がんでも、内視鏡なら色や質感の変化で捉えられるため見落としにくく、結果的に早期治療開始による予後改善(生存率向上)につながるのです。一方バリウム検査だけでは早期がんを見逃して進行を許し、治療が遅れるリスクがあります。また、胃カメラ検査ならピロリ菌の有無や胃炎の程度など将来的なリスク評価も同時にできるため、たとえ今回がんが見つからなくても今後の適切なフォロー計画を立てられます。
ピロリ菌陽性で除菌治療を受けた方や、胃がんの家族歴がある方などは特に内視鏡による定期チェックが推奨されます。このように胃カメラは「異常を見つけて終わり」ではなく、その後の管理まで視野に入れた検査と言えるでしょう。
一方、「胃カメラは苦しいから嫌だ」「以前つらい思いをした」という声があるのも事実です。しかし前述の通り、現在では鎮静剤の併用や経鼻内視鏡の導入によって格段に楽に受けられるよう進歩しています。医師や施設を選べば「寝ている間に検査が終わった」と感じるほど負担の少ない胃カメラも可能です。
当院でも苦痛の少ない無痛内視鏡に力を入れており、希望者には静脈麻酔による鎮静下内視鏡や経鼻内視鏡を積極的に提供しています。こうした工夫により、「バリウムより楽だった」「こんなに簡単なら次回から胃カメラにしたい」というお声もいただいております。医師の技量や設備によって検査の快適さは左右されますので、不安な場合は遠慮せず「楽に受けられる方法はありますか?」と相談することが大切です。