
潰瘍性大腸炎

潰瘍性大腸炎
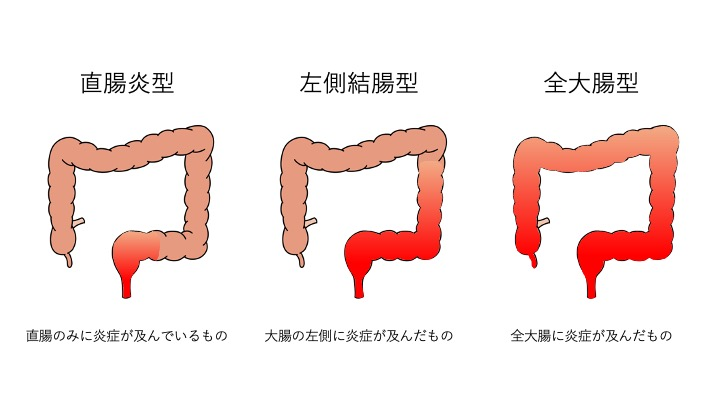
潰瘍性大腸炎は、主に大腸の粘膜に炎症が起こり、びらんや潰瘍などが発生する自己免疫疾患です。通常、粘膜から粘膜下層までの表層に限られ、症状の強さから「軽症」「中等症」「重症」「劇症」に分類されています。病変は直腸から始まり、連続的に上方(口側)へと広がることが多いです。炎症が直腸に集中する「直腸炎型」、直腸から下行結腸までの「左側大腸炎型」、大腸全体に及ぶ「全大腸炎型」に分けられます。
潰瘍性大腸炎の正確な原因は解明されていません。遺伝的要因と免疫系異常が関与していると考えられています。免疫系は自己免疫(自分の免疫が自分の大腸を攻撃する)によって炎症を引き起こすことが主な原因です。家族に潰瘍性大腸炎の患者がいる場合、家族内発生率が高いことから、発症リスクが高くなるとされています。また、環境要因(食の欧米化、喫煙、ストレス、抗生物質の使用など)も発症に影響を与えることが示唆されています。
特徴的な症状は頻回の腹痛、激しい下痢で、粘液状の血便も伴います。重症化すると、発熱、関節痛、皮膚や目の炎症などの全身症状や、長期間の血便継続による貧血症状、栄養状態の増悪による体重減少などを認めます。さらに激しい炎症が続くことで、腸管壁の深くまで炎症が進行するため、腸に様々な合併症(腸管合併症)が起こります。腸管合併症には、大量出血、狭窄(きょうさく:腸管内腔が狭くなる)、穿孔(せんこう:腸に穴があく)、中毒性巨大結腸症(腸管の運動が低下し、腸内にガスや毒素が溜まり発熱や頻脈などの中毒症状が現れる)などが挙げられます。また、長期にわたって炎症が継続することで大腸がんの発症リスクが高まります。腸管以外の合併症には、関節、皮膚や眼の病変、アフタ性口内炎、結節性紅斑、肝胆道系障害などがあります。
発症年齢のピークは男性で20~24歳、女性では25~29歳ですが、若年者から高齢者まで年齢を問わず発症します。初発年齢が若いほど症状が重症化しやすい傾向があるとされています。
潰瘍性大腸炎は免疫が関与しているため、症状の再燃や緩解を繰り返します。したがって薬剤でのコントロールが重要であり、自己中断などは避けるべきです。また長時間の炎症が継続すると、大腸がんの発症リスクが高まります。さらに炎症のコントロールが抑えられない場合には、大腸を部分的、完全に切除する手術が必要になることもあります。炎症が継続することで腹痛、下痢、出血や発熱などの全身症状も継続するため、仕事や生活の質が低下することが想定されます。
問診で、便の状態(下痢回数や血便頻度)、腹痛の状態、発熱などの全身症状について確認します。その後、便検査と血液検査により、ほかの感染症がないことを確認したうえで、採血にて貧血や炎症の有無、栄養状態などを確認します。また、解熱鎮痛薬などでも潰瘍性大腸炎に似た腸炎が起こることがあるため、服用しているお薬の確認をします。
診断は、大腸内視鏡検査(大腸カメラ検査)によって大腸粘膜の炎症状態や範囲を調べます。潰瘍性大腸炎では、大腸粘膜に炎症が起こるため、びらん(粘膜損傷)や潰瘍(より深い損傷)が認められます。内視鏡検査時に粘膜の一部を採取して病理検査(採取した組織を顕微鏡でより詳しく観察する検査)も行います。腸内のガスの状態を調べるため腹部エックス線検査を行ったり、CTなどで炎症範囲や合併症の有無を確認することもあります。
薬物治療
潰瘍性大腸炎の治療の主体は薬物治療となります。治療目標は、症状が消失する寛解状態になること、その状態を長く維持するということです。つまり、炎症症状が強く現れる「再燃期」には炎症を抑えながら寛解をめざす治療を行い、症状が落ち着いている「寛解期」には、この状態を長く維持するための治療を行います。炎症を抑えることで下痢、血便、腹痛などの症状が軽減されます。寛解状態を長く維持するためには、症状が治まっていても、内視鏡上の炎症が残存していることが多いため、毎日の服薬を欠かさないことが重要です。治療薬は、病変に直接作用して炎症を抑える5-アミノサリチル酸(5-ASA)製剤が中心となります。直腸炎型、左側大腸炎型では、注腸フォーム剤や坐薬など肛門から注入する方法(局所投与)も有効です。5-ASA製剤は寛解の導入だけでなく、寛解の維持にも用いられることから、多くの患者さんで服用されています。5-ASA製剤の効果が不十分な場合は、ステロイド剤の内服、局所投与、全身投与を検討します。ステロイド剤は強力な炎症抑制作用を有するため、再燃期に炎症を落ち着かせて寛解を導入する効果に優れています。しかしながら、長期間服用することで様々な副作用を起こすため、長期間の使用は控えます。ステロイド剤でも十分な効果が得られない場合には、免疫反応を抑制する免疫調節薬や、腸管の炎症の原因となるTNF-αという物質を抑える抗TNF-α抗体薬などが用いられます。抗TNF-α抗体薬は有効性が高いだけでなく、状態が安定するとその状態を維持する効果も期待できます。白血球を異常に活性化させているIL-12・IL-23という物質を抑える抗IL-12/23p40抗体薬を用いることもあります。
血球成分除去療法
ステロイド剤で症状が改善しない場合や、ステロイド剤の減量で再発するような場合は、血液中から免疫異常に関連する炎症細胞を取り除く血球成分除去療法を選択することもあります。通常、週1回の頻度ですが、症状が強い場合には週2回以上行われることもあります。
外科的治療
多くの患者さんは、薬物治療などの内科的治療で症状改善が期待できますが、内科的治療で十分な効果が得られない場合や重大な合併症を伴う場合には外科手術が検討されます。病変が大腸に限局する潰瘍性大腸炎では、大腸全摘出手術が適応となります。近年は、手術の術式の進歩により、肛門機能を温存できるようになっています。小腸で便をためる回腸嚢(かいちょうのう)を造って肛門につなぐ回腸嚢肛門吻合術が主流で、この術式によって人工肛門ではなく、ご自身の肛門から排便することができます。術後は健康な人とほぼ同様の生活が可能です。
潰瘍性大腸炎の発症リスクを低減させるためには、健康的な食生活が重要です。刺激物や高脂肪食、加工食品を避け、野菜や果物を多く摂取することが推奨されます。また、ストレスを避けること、喫煙を避けることも予防に重要となります。
TOP