2026年01月08日
健康診断や胃カメラで「ピロリ菌(ヘリコバクター・ピロリ)」が見つかったとき、多くの方が気になるのが「除菌はどうやってするの?」「保険でできる?」という点です。ピロリ菌は胃炎や胃・十二指腸潰瘍に関与し、さらに胃がんリスクとも関連します。胃がんの予防としてはピロリ菌の除菌が有効であることが示されています。
この記事では、ピロリ菌の除菌方法(一次除菌・二次除菌)、使われる薬(抗菌薬の種類)、保険診療になる条件や流れを、できるだけわかりやすく整理します。

まずは「感染の確認」が必要
ピロリ菌治療にはまず感染の有無が必要になります。
除菌を行うにはまず胃カメラ(上部消化管内視鏡検査)が必須となります。その理由としては萎縮性胃炎と呼ばれるピロリ菌感染時に特有の胃炎の有無があることの確認が必要になるためです。
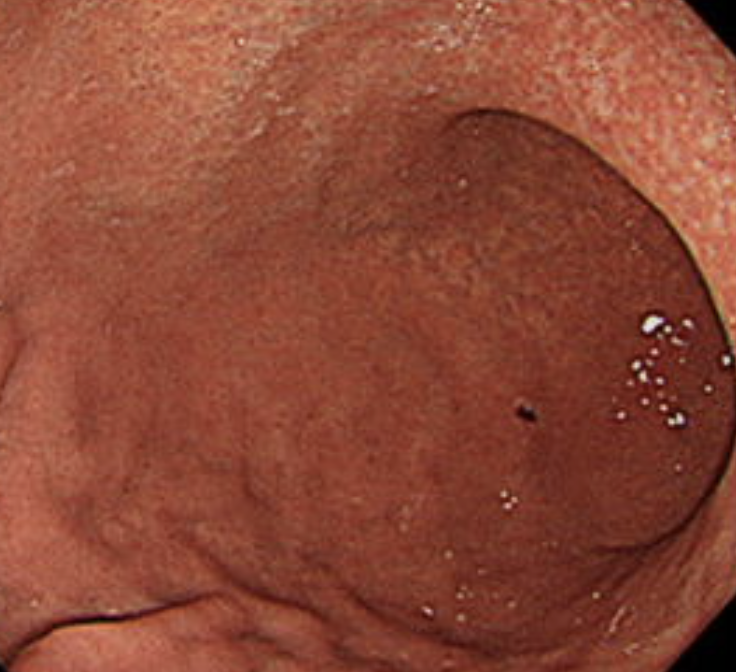
ピロリ菌感染に伴う萎縮性胃炎
その後各種検査にて感染の有無を確認します。検査の方法としては尿素呼気試験、便中抗原検査、血液抗体検査、迅速ウレアーゼ試験(内視鏡時に行う迅速検査です)などがあります。検査の特徴を下記にまとめておきます。
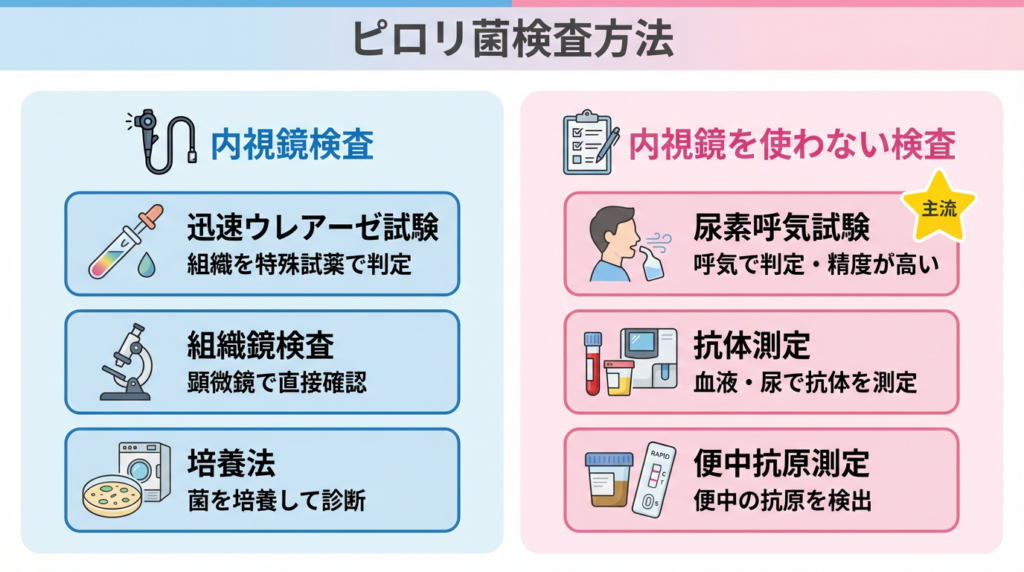
ピロリ菌検査が陰性であっても偽陰性(検査は陰性であっても実際はピロリ菌がいる状態)であることが一定割合で起こることがわかってきています。そのため、ピロリ菌感染が強く疑われる場合には複数回の検査を推奨することもあります。
ピロリ菌抗体陰性高値について
血液検査のピロリ菌抗体(IgG)が「陰性」でも数値が高め(いわゆる陰性高値)と出ることがあります。これは「必ず感染している/していない」を意味するものではなく、抗体検査の特性や背景の違いで起こります。代表的な理由は次のとおりです。
・過去に感染していた(既感染)ため、抗体が下がりきっていない
除菌後、抗体価は時間とともに低下しますが、陰性化までには年単位でかかることもあります。結果として「陰性域だが高め」の範囲に入ることがあります。
・自然に菌がいなくなった/別の病気で使った抗菌薬が影響した可能性
萎縮が進んだ胃では菌が住みにくくなり、また別の目的で抗菌薬を使ったことで結果的に菌が減る(消える)こともあり得ます。その場合でも抗体がしばらく残り、陰性高値として見えることがあります。
・検査キットや判定基準(カットオフ)の違い・測定のばらつき
抗体検査は、使用キットやカットオフ値によって「陰性/陽性」の境目が変わり得ます。抗体の結果“だけ”で現感染と判断しないことが重要だと指摘されています。
・実は現在感染でも、抗体が陰性域に出る(偽陰性)のことがある
抗体検査が陰性でも、内視鏡所見などから感染が疑われる例が報告されています。とくに値が境界付近の場合は、呼気試験や便中抗原検査などで確認することがあります。
なお、国立がん研究センターの多目的コホート研究(JPHC)の解説では、以前は10 U/mL未満を陰性としていた中でも、3–9(陰性高値)の層は、3未満と比べて将来の胃がんリスクが高い可能性が考えられ、陰性/陽性の基準が見直されてきた経緯が説明されています。
このため、健診で「陰性高値」と言われた場合は、結果の意味づけを医療機関で確認し、必要に応じて他の検査や内視鏡所見と合わせて評価する必要があります。
除菌治療で使う薬の種類(一次・二次でどう違う?)
日本で一般的に行われてきた基本は、胃酸を抑える薬+2種類の抗菌薬を組み合わせる方法です。一次除菌と二次除菌では、抗菌薬の組み合わせが一部変わります(背景には薬剤耐性の問題があります)。
胃酸を抑える薬(共通)
- PPI(プロトンポンプ阻害薬)
- P-CAB(カリウムイオン競合型アシッドブロッカー:例 ボノプラザン)
胃酸を強く抑えることで、抗菌薬が働きやすい環境を作る目的があります。
抗菌薬(一次除菌)
- アモキシシリン(ペニシリン系)
- クラリスロマイシン(マクロライド系)
ただし、クラリスロマイシンに耐性をもつピロリ菌が増えていることが治療成績に影響する点は、専門家向け解説でも指摘されています。
抗菌薬(二次除菌)
- アモキシシリン(ペニシリン系)
- メトロニダゾール(ニトロイミダゾール系)
一次除菌が不成功だった場合、クラリスロマイシンをメトロニダゾールに変更して再治療するのが、国内で基本となってきた流れです。
※薬の用量・日数は、診療ガイドや保険上の取り扱い、患者さんの状態(アレルギー、併用薬、腎機能など)で変わるため、ここでは一般論にとどめます。
一次除菌・二次除菌は保険診療?条件のポイント
日本では、一定の条件を満たすと、一次除菌・二次除菌までは保険診療として行われるのが一般的です(例:内視鏡で胃炎などを評価したうえで感染胃炎と診断する、潰瘍などの適応疾患がある等)。
内視鏡検査を受けていない場合は除菌治療が保険適用外(自由診療)になります。
服薬中に気をつけたいこと(失敗を減らすコツ)
除菌は、薬の組み合わせだけでなく飲み忘れや副作用で中断があると成功率が下がります。
・決められた期間、指示どおりに内服する
1週間連続内服が除菌成功の鍵です。投与中の中断やアルコール飲酒などは除菌率の低下につながりますので決められた通りに内服をすることが望ましいです。
・下痢、味覚異常、腹部不快感、発疹などが出たら自己判断で中止せず相談する
抗菌薬を内服することによる副作用が出現する場合があります。副作用出現にも関わらず内服を継続することで、副作用が重篤化するリスクがありますのでご注意ください。
・アレルギー歴に注意
特にアレルギー(ペニシリン系など)がある場合は、一般的な一次・二次の組み合わせが使えないことがあるため、処方先の医師とご相談ください。
除菌後も「リスクがゼロになる」わけではない
ピロリ菌除菌は、胃がん予防に有効であることが、国立がん研究センターのまとめ(系統的レビュー)でも示されています。
ただし、除菌後も胃炎は残存するため胃がんリスクが完全に消えるわけではありません。そのため、除菌後も定期的な胃カメラ検査をすることが望ましいでしょう。
よくある質問(FAQ)
Q. 一次除菌で失敗したらどうなる?
A. 多くの場合、抗菌薬の組み合わせを変えて二次除菌を行います(例:クラリスロマイシン→メトロニダゾール)。
Q. 三次除菌は保険ですか?
A. 二次までで除菌できない場合、治療選択肢はありますが、保険適用の扱いはケースで異なり得ます。まずは専門医で相談してください(大学病院でも二次までとそれ以降で扱いが分かれる旨が案内されています)。



