2025年12月16日
健康診断で「脂肪肝」と言われたとき、「お酒はそんなに飲まないのに…」「どうして肝臓に脂肪が?」と戸惑う方は少なくありません。
脂肪肝はひとことで言うと、肝臓に“脂肪がたまりやすい流れ”ができてしまった状態です。ポイントはとてもシンプルで、肝臓に入ってくる(作られる)脂肪が増えるか、肝臓から出す・燃やすのが追いつかないと、脂肪がたまっていきます。

肝臓は「脂肪の出入りをさばく倉庫兼工場」
肝臓は、食事で入ってきた栄養(糖・脂肪)を整理して、必要なら作り替え、不要なら燃やしたり外へ運び出したりする場所です。
ところが、何らかの理由で脂肪が増える方向に傾くと、肝臓の中に脂肪が“在庫”として積み上がり、脂肪肝になります。脂肪肝では肝臓の中性脂肪が増えるのが特徴です。
脂肪がたまる「3つの入口」
脂肪肝で肝臓に脂肪が増えるルートは、主に次の3つです。
1)お腹まわりの脂肪から、脂肪が流れ込む
内臓脂肪などが増えると、体の脂肪組織から“脂肪の材料”が血液に出やすくなり、肝臓へ流れ込みます。これが脂肪肝の大きな土台になります。
2)食事の脂肪が材料になる
食べ過ぎや高カロリーが続くと、処理しきれない分が肝臓側へ回り、蓄積しやすくなります。
3)糖質から“肝臓で脂肪を作る”が増える
意外に思われるかもしれませんが、糖質(ごはん・パン・麺・甘い飲み物など)を多くとり続けると、肝臓の中で脂肪が作られやすくなることが知られています(肝臓での脂肪合成=DNL)。この「糖→脂肪」の流れが強くなると、脂肪肝に傾きやすくなります。
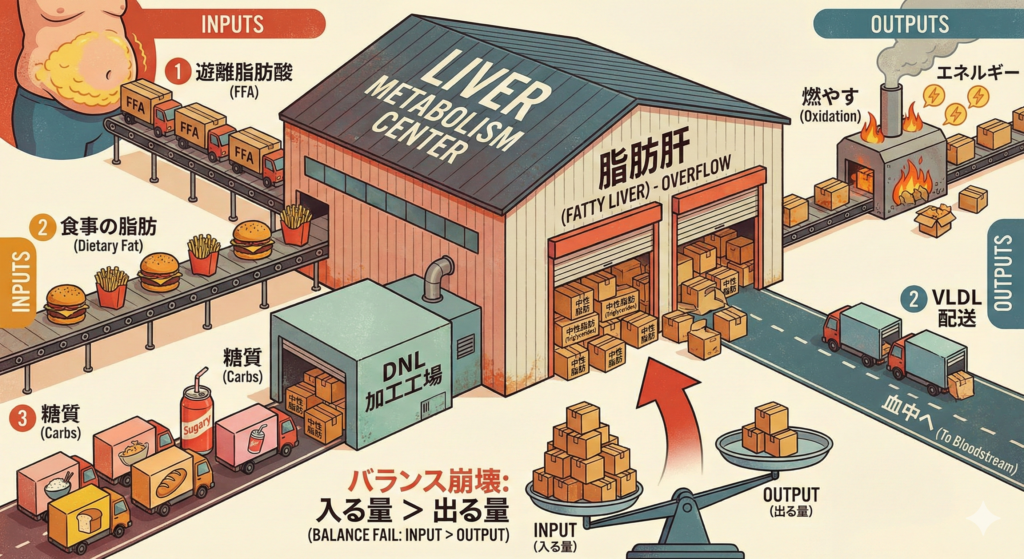
脂肪がたまる「2つの出口」が弱くなることもある
肝臓は本来、たまった脂肪を
- 燃やす(エネルギーとして使う)
- 外へ運び出す(血液に乗せて出す)
ことでバランスを取っています。
しかし、脂肪が入ってくる量が多すぎたり、代謝が乱れたりすると、この出口が追いつかず、結果として肝臓に脂肪が残りやすくなります。
いちばん大事なキーワードは「インスリンが効きにくい状態( インスリン抵抗性)」
脂肪肝の背景でよく出てくるのが、インスリン抵抗性(インスリンが効きにくい状態)です。
インスリンは血糖を下げるだけでなく、体の脂肪が“必要以上に分解されて血液へ出ていく”のを抑える働きもあります。ところがインスリンが効きにくくなると、そのブレーキが弱くなり、肝臓へ脂肪の材料が流れ込みやすくなります。
さらに、インスリン抵抗性があると、先ほどの「糖質→肝臓で脂肪を作る」流れ(DNL)も進みやすい、という整理がされています。
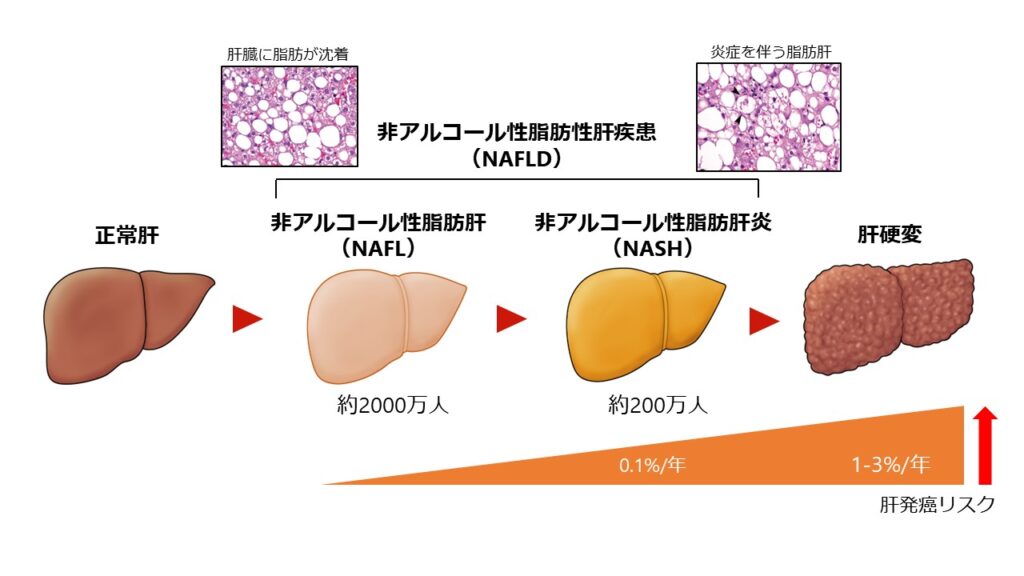
脂肪が“たまるだけ”で終わらない場合がある(NASHの話)
脂肪肝の中には、脂肪がたまるだけで比較的落ち着いているタイプもあります。一方で、肝臓の細胞が傷つき、炎症や線維化(肝臓が硬くなる変化)が進むと、NASH(非アルコール性脂肪肝炎)という状態になり、肝硬変などにつながるリスクが問題になります。大学病院の解説でも、脂肪の蓄積が細胞障害→炎症→線維化へ進む流れが説明されています。
この進み方は「原因が1つだけ」というより、生活習慣(食事・運動)、体の炎症、腸内環境、遺伝的な体質など、いくつもの要素が重なるという考え方(multiple hit)が有力です。
体質(遺伝)が関わることもある
同じような生活でも脂肪肝になりやすい人・なりにくい人がいます。遺伝子(例:PNPLA3など)が脂肪肝のなりやすさや重症化と関連するという報告もあります。
だからといって「体質だから仕方ない」と決めつける必要はありませんが、脂肪肝は“努力不足”だけで片づけられない面がある、というのは知っておいて損はありません。
まとめ:脂肪肝は「入る脂肪が多い・出す脂肪が少ない」の結果
脂肪肝は、
- 肝臓に脂肪が流れ込む/作られる量が増える(内臓脂肪・食べ過ぎ・糖質の影響)
- 肝臓で脂肪を燃やす/外へ出す力が追いつかない
このバランス崩れで起こります。中心にあるのは、代謝のブレーキが効きにくくなるインスリン抵抗性です。
※本記事は一般的な医学情報の解説で、個別の診断や治療の代わりにはなりません。検査値や飲酒量、持病によって対応は変わるため、具体的には医療機関でご相談ください。



