2025年8月01日
胆石とは何か?胆嚢内胆石と総胆管結石の種類
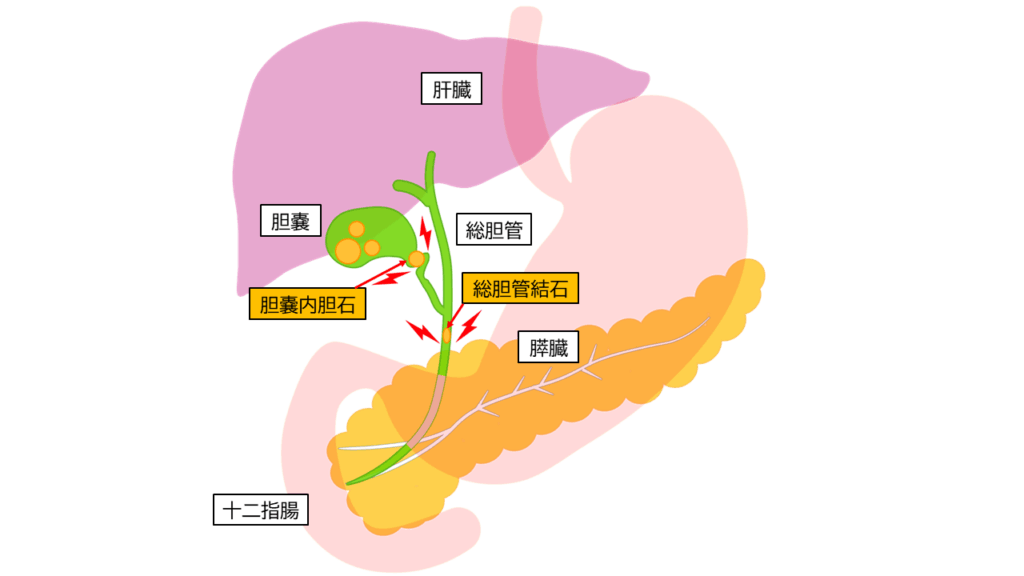
胆石(たんせき)とは、胆汁の成分が固まって胆のうや胆管の中にできる結石のことです。特に、胆嚢内胆石は胆のう(肝臓の下にあり胆汁を蓄える臓器)にできる石で、総胆管結石は肝臓から腸へ胆汁を運ぶ総胆管にできる石を指します。胆石の成分には大きく分けてコレステロールとビリルビン色素があり、欧米では胆石の約85%以上がコレステロール胆石ですが、日本を含むアジアでは感染や胆汁うっ滞による色素胆石(ビリルビン由来の石)も多くみられます。胆嚢内胆石の多くは胆のう内部で形成されますが、胆嚢内の石が胆管に落ちて総胆管結石となることもあります。また、胆管内で直接形成される石(特に褐色石と呼ばれるもの)は、胆汁のうっ滞や細菌感染によって生じることがあります。
胆石そのものは良性の病態ですが、石の大きさや位置によっては胆汁の流れを妨げ、さまざまな症状や合併症を引き起こす可能性があります。一般的に胆嚢内胆石は胆のう内に留まる限り無症状のことが多い一方、総胆管結石は胆汁の通り道を塞いで黄疸(皮膚や白目が黄色くなる)や感染を引き起こしやすいため、より重篤な症状につながりやすい点で異なります。
胆石ができる原因とリスク因子
胆石ができる正確な原因は石の種類によって異なりますが、共通して胆汁中の成分バランスの乱れや胆嚢・胆管の機能低下が関与しています。例えばコレステロール胆石の場合、胆汁中にコレステロールが過剰に分泌されたり胆嚢の収縮が低下したりすることで、胆汁中のコレステロールが結晶化して石になります。ビリルビンを主成分とする色素胆石では、溶血性貧血などでビリルビンが増えたり胆道感染症によって胆管が狭くなったりすることで石が形成されます。
胆石症のリスク因子(なりやすい要因)として知られるものには、年齢や性別、体質・体格、生活習慣など様々なものがあります。一般的に「40代以上の女性(Forty, Female)、肥満(Fatty)、多産(Fertile)」が胆石になりやすいと昔から言われてきました(いわゆる5Fの一部)。実際、欧米の疫学研究では女性であること、肥満や高脂肪食、中高年齢、そして急激な減量や家族歴などが胆石のリスク因子として挙げられています。日本人を対象とした最近の大規模研究(多目的コホート研究)でも、加齢(年をとること)、高いBMI(肥満傾向)、糖尿病の既往が男女共通の胆石リスクであることが確認されています。この研究ではさらに、男性では5kg以上の体重増減や強いストレス、女性では5kg以上の体重増加、喫煙、閉経、そして高コレステロール血症の治療薬を服用していることが胆石リスクを高める要因と報告されています。一方、女性では初潮(生理の開始年齢)が遅い人ほど胆石になりにくい傾向があり、男性では適度なアルコール摂取が胆石リスクを下げる関連も指摘されました。これらはエストロゲン(女性ホルモン)や胆嚢運動への影響が関与すると考えられています。
まとめると、胆石ができやすい人の特徴としては「中高年の女性」「肥満または急なダイエットをした人」「脂質異常症や糖尿病など代謝疾患がある人」「家族に胆石症の人がいる」などが挙げられます。こうした要因が重なると胆汁中のコレステロール濃度の上昇や胆嚢の収縮低下を招き、胆石形成につながると考えられています。ただし必ずしも当てはまらない場合もあり、瘦せ型の人や男性でも胆石になることがあります。
胆石の症状
胆石の症状は、ケースによって大きく異なります。実は胆石を持っていても約80%の人は無症状とも言われており、健康診断の腹部エコーなどで偶然に胆石が見つかることも珍しくありません。このような無症状の胆石(沈黙胆石)は、とくに胆のう内にとどまっている限り害を及ぼさず経過することが多いです。しかし、一部の胆石は時間とともに胆嚢内で動いたり胆管へ落ちたりして、胆石発作と呼ばれる典型的な症状を引き起こすことがあります。胆石発作では、右上腹部からみぞおちにかけて突然発生する激しい痛みが特徴的です。この痛み(胆道疝痛〈たんどうせんつう〉)は波があるというより持続的に強くなり、数十分から数時間続いた後に徐々におさまります。しばしば痛みが背中や右肩甲骨のあたりに放散し、吐き気や嘔吐を伴うこともあります。発作は脂っこい食事の後に起こりやすいと一般に言われますが、必ずしも食事と関係なく起こる場合もあります。
胆石発作そのものでは通常発熱や黄疸はみられません。痛み発作が数時間以内におさまり、発作と発作の間は体調も普段通り良好です。しかし、もし痛みが長引いたり発熱を伴う場合は要注意です。これは胆石が胆嚢や胆管に詰まったままになり、急性胆嚢炎(胆のうの炎症)や胆管炎(胆管の感染症)に進展している可能性があります。また総胆管結石が膵臓の開口部を塞ぐと急性膵炎を引き起こし、これも激しい腹痛の原因となります。したがって、上腹部の激痛に加えて発熱、黄疸(皮膚や目の黄染)、寒気といった症状が見られた場合は緊急性が高く、すぐに医療機関を受診する必要があります。
胆石の検査・診断方法
胆石が疑われる場合、まず行われるのが画像検査による診断です。最も手軽で有用なのは腹部超音波検査(エコー)で、痛みや検査負担が少ないにもかかわらず胆嚢内胆石の検出感度・特異度は約95%と非常に高い精度を持ちます。実際、ガイドラインでも症状から胆石症が疑われる場合は第一に腹部超音波検査を行うことが推奨されています。エコーでは胆嚢内の結石だけでなく、泥状の胆汁(胆泥)も確認でき、胆管の拡張がないかも評価できます。
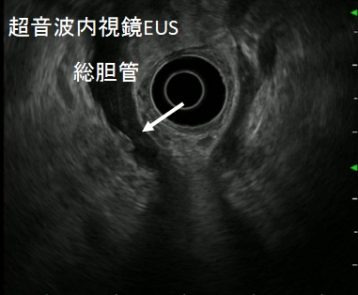
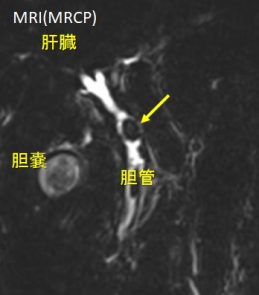
超音波検査で胆石が見つかった場合、その大きさや数、胆嚢壁の状態などを評価します。また、超音波で総胆管結石が明らかでない場合でも、肝機能検査の異常(胆道系酵素の上昇など)や黄疸があれば総胆管結石を疑います。このような場合にはCT検査やMRI検査(MRCP:磁気共鳴胆管膵管撮影)が追加で行われることがあります。CTは胆石自体も描出できますが(特に石灰化している石は写りやすい)、超音波では見えにくい合併症の有無(胆嚢壁の肥厚や膵炎による炎症など)の評価に役立ちます。一方、MRI/MRCPは胆汁の流れる胆管・膵管を詳細に描き出せるため、非侵襲的に胆管結石の存在を確認する有効な方法です。エコーやCTで確証が得られない小さな結石でも、超音波内視鏡(EUS)を用いることで3mm未満の石も検出可能です。
日本消化器内視鏡学会HPより参照
画像検査で胆石症と診断されたら、症状の有無や位置に応じて治療方針を決定します。総胆管結石が疑われる場合には、診断と同時に治療も可能な内視鏡的逆行性胆道膵管造影(ERCP)が行われることが多いです。ERCPでは内視鏡を使って胆管に造影剤を注入し、X線で胆管内を観察します。同時に胆管の結石を見つけて専用の器具で除去することも可能です(詳細は治療法の項で述べます)。
日本消化器内視鏡学会HPより参照
胆石の治療法(経過観察・内視鏡治療・手術・薬物療法)
胆石の治療は、その症状の有無や石の位置・大きさ、そして患者さんの全身状態によって選択されます。大きく分けて、経過観察(様子を見る)、内視鏡治療、手術、薬物療法の選択肢があります。以下に主な治療法を整理します。
- 経過観察(待機療法): 症状のない無症状の胆嚢内胆石の場合、すぐに治療をせず経過を観察することが一般的です。無症状の胆石患者の約2割程度しか将来的に症状が出ないとの報告もあり、不要な手術リスクを避けるためです。ただし定期的に検査を受け、症状が出ていないか確認することが重要です。また、胆石が非常に大きい(直径3cm以上)場合や、胆嚢の壁が石灰化して陶器様胆嚢と呼ばれる状態になっている場合は、将来的な胆嚢がんリスクが高いため予防的胆嚢摘出術(胆のうの切除)が推奨されます。
- 内視鏡治療: 主に総胆管結石に対する治療です。ERCPという内視鏡技術を用いて十二指腸乳頭部から胆管にアプローチし、結石を取り除きます。内視鏡的乳頭括約筋切開術(EST)によって胆管の出口を広げ、バスケットやバルーンカテーテルで石を回収する方法が一般的です。総胆管結石は無症状であっても放置すれば胆管炎や膵炎など重篤な合併症を引き起こす可能性が高いため、ガイドラインでも積極的な除去が推奨されています。内視鏡治療は高齢の方や体力に不安がある方にも比較的負担が少なく、有効な治療法です。なお、胆嚢内の胆石自体は内視鏡では取り除けないため、胆嚢結石による症状は次の外科的治療で対処します。
- 手術(胆嚢摘出術): 症状を伴う胆嚢内胆石や胆嚢炎を起こした場合の根本治療は、胆嚢の摘出手術です。現在は腹腔鏡下胆嚢摘出術が第一選択となっており、お腹に小さな穴を数か所あけて内視鏡下に胆嚢を取り除きます。腹腔鏡手術は従来の開腹手術に比べて侵襲が少なく、術後の回復も早い利点があります。合併症のない症状のある胆石の場合、計画手術での胆嚢摘出の死亡率は0.1%程度と報告されており安全性の高い手術です。手術によって胆嚢を摘出すれば、将来的な胆石発作や胆嚢炎の再発をほぼ確実に防ぐことができます。一方で、手術を受けた後もしばらく脂肪の多い食事で下痢をしやすいなどの体質変化がみられることがありますが、日常生活への制限は基本的にありません。
- 薬物療法(胆石溶解療法): 薬を用いて胆石を溶かす方法もあります。経口胆石溶解薬として代表的なのがウルソデオキシコール酸(UDCA、通称ウルソ)です。これは熊胆にも含まれる成分で、胆汁の性状を変えてコレステロール胆石を溶けやすくします。ただし薬物療法が有効なのはコレステロールを主成分とする比較的少数の小さい胆石に限られ、溶解には半年から数年と長期間の服用が必要です。しかも服薬を中止すると再発することも多く、胆石に対する内服治療は効果が限られているのが現状です。そのため現在では、手術を受けられない事情がある場合や、胆嚢摘出せずに経過をみたい希望がある特定の患者さんに限定して行われることが多いです。
このほか、特殊な方法として体外衝撃波結石破砕術(ESWL)による胆石破砕も試みられてきましたが、砕石後に破片が胆管へ落ちてしまうリスクなどもあり、胆石症への適応は限られています。最終的な治療選択は患者さん個々の状態によりますが、無症状なら経過観察、症状があれば胆嚢摘出が基本であり、総胆管結石に対しては内視鏡での結石除去を組み合わせるのが標準的な戦略です。症状が一旦出現すると再発しやすく、年間1~2%の患者で胆嚢炎や胆管炎など重い合併症に発展するとも言われています。そのため症状がある胆石症では早めに専門医と相談して治療方針を決めることが大切です。
予防法と生活習慣の注意点
胆石を完全に防ぐ確実な方法はありませんが、生活習慣の改善によってそのリスクを下げられる可能性があります。まず、適正体重の維持が重要です。肥満は胆汁中のコレステロール濃度を上昇させ胆石をできやすくしますし、かといって過激なダイエットや急激な減量も胆汁のバランスを崩し胆石を誘発しがちです。減量が必要な場合でも極端な食事制限は避け、ゆるやかなペースで体重を落とすようにしましょう。また過去の研究では、男性・女性ともに5kg以上の大幅な体重増減を経験した人は胆石になりやすいことが示されています。リバウンドを繰り返すような体重変動も避け、体重は安定的に管理することが望ましいです。
食生活では、バランスの取れた食事を心がけることが肝要です。高脂肪食のとりすぎは欧米型の胆石リスクと関連しますが、全く脂肪を摂らないのも胆汁の流れが悪くなるため逆効果です。適度に良質な油脂を摂りつつ、野菜や果物、食物繊維を十分に含んだ和食中心の食事は胆石予防に役立つ可能性があります。特に食物繊維は胆汁中のコレステロール排泄を促すため、意識して摂ると良いでしょう。一方で過度の絶食や朝食抜きなどは胆汁のうっ滞を招きやすいとの指摘もあり、規則正しい食事で胆汁を定期的に排出させることが理にかなっています。適度な運動習慣も体重管理や代謝改善に寄与し、間接的に胆石予防につながると期待されます。
生活習慣以外では、女性の場合は妊娠・出産を重ねると胆石リスクが上がることが知られています。これは妊娠中のホルモン変化で胆嚢の動きが低下し胆汁が濃縮されやすくなるためです。避けられない要因ではありますが、産後に太りすぎないよう注意するなど体重管理を心がけましょう。また持病で高脂血症や糖尿病がある方は、適切な治療によって脂質や血糖のコントロールを行うことも胆石予防の観点で重要です。
最後に、定期的な検診も忘れないでください。胆石は症状がなくても健康診断の腹部超音波で見つかることがあります。胆石が見つかった場合、医師と相談のうえ経過観察で良いのか治療すべきか判断します。無症状でも年に一度は検査を受け、胆嚢や胆管の状態に変化がないか確認することが安心につながります。日頃から規則正しい生活とバランスの良い食事を心がけ、胆石のみならず生活習慣病全般の予防に努めましょう。それでも胆石ができてしまうことはありますが、その場合も適切な対応を取れば重症化を防ぐことができます。
まとめ
胆石(胆嚢内胆石・総胆管結石)は誰にでも起こり得る病態ですが、多くは無症状で経過し、症状が出ても治療法は確立されています。原因やリスク因子を知って日々の生活習慣に注意しつつ、必要なときには消化器の専門医と相談して早めに検査・治療を受けることが大切です。胆石とうまく付き合い、健康な生活を送るための参考にしていただければ幸いです。